Острые кишечные инфекции (ОКИ)
Острые кишечные инфекции (ОКИ) - обширная группа инфекционных заболеваний, сопровождающихся нарушением моторики желудочно-кишечного тракта с развитием диареи (поноса), интоксикации, а в ряде случаев - обезвоживания.
Возбудители ОКИ – многочисленная группа бактерий, вирусов, которые могут вызывать дисфункцию кишечника. Наиболее часто, из бактериальных ОКИ, встречаются заболевания обусловленные дизентерийными палочками (шигеллами), патогенными кишечными палочками (эшерихиями), иерсиниями. Из вирусных ОКИ наибольшее значение имеют ротавирусы, аденовирусы.
 Источник инфекции – больной человек или носитель возбудителей ОКИ. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами ОКИ.
Источник инфекции – больной человек или носитель возбудителей ОКИ. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами ОКИ.
Заразный период - с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления
Основной механизм передачи – фекально-оральный (когда возбудитель попадает в рот с мельчайшими частичками фекалий), реализующийся пищевым, водным и контактно-бытовым путями; значительно реже реализуется воздушно-пылевой путь.
Факторами передачи являются пища, вода, предметы обихода, игрушки, инфицированные фекалиями больного, в передаче некоторых инфекций имеют значение насекомые (мухи, тараканы). Заражению ОКИ способствуют антисанитарные условия жизни, несоблюдение правил личной гигиены, употребление загрязненных возбудителями ОКИ продуктов питания, хранившихся или готовившихся с нарушением санитарных правил.
Для инфекций этой группы характерны следующие симптомы (по отдельности или в сочетании друг с другом):
- повышенная температура;
- тошнота, рвота;
- боль в животе;
- понос;
- избыточное газообразование в кишечнике (метеоризм).
Краткая характеристика отдельных кишечных инфекций:
Дизентерия – инфекционное заболевание, характеризующееся поражением желудочно-кишечного тракта, преимущественно толстой кишки.
Пути передачи: только от человека через загрязненные фекалиями пищу, воду, а также при контакте.
Проявления дизентерии:
- быстрое начало
- синдром общей интоксикации (повышением температуры тела, ознобом, чувством жара, разбитости, снижением аппетита, головной болью, снижением артериального давления).
- поражение желудочно-кишечного тракта (боли в животе, вначале тупые, разлитые по всему животу, имеющие постоянный характер. Затем они становятся более острыми, схваткообразными, локализуются в нижних отделах живота, чаще слева. Боли обычно усиливаются перед опорожнением кишечника.
Брюшной тиф – острая кишечная инфекция, характеризующаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой (высыпания на коже в виде пятен, папул, везикул, пигментации).
Пути передачи: – водный и пищевой (при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически, в распространении брюшного тифа принимают участие мухи).
Проявления брюшного тифа: характерно постепенное начало развития заболевания.
- медленный подъем температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита). Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания суточной температуры тела.
- побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие, сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи. Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации).
Сальмонеллёз. Источником заболевания являются многочисленные виды животных и птиц, а также человек.
Пути передачи: алиментарный. Заражение происходит через мясо, рыбу, консервы, яйца, молочные продукты при нарушении правил их приготовления и хранения. Возможно заражение через загрязненные руки, различные предметы обихода.
Проявления сальмонеллёза: наиболее распространенной является гастроинтестинальная форма:
- Острое начало, сопровождается ознобом, повышением температуры, общая слабость, головная боль, ломота, боль в суставах.
- Одновременно с явлениями интоксикации или несколько позже возникают боль в животе, тошнота, рвота, отмечается обильный зловонный стул, иногда с примесью слизи и крови. Возможны тенезмы (частые безрезультатные позывы на испражнения). Артериальное давление понижено, часто наблюдаются коллапсы. При многократной рвоте и обильной диарее быстро развиваются симптомы нарушения водно-электролитного баланса. Продолжительность течения форм средней тяжести 3-7 дней, в тяжелых случаях болезнь может затянуться до 2-4 недель.
Ротавирусная инфекция — острое кишечное заболевание, вызываемое ротавирусами, характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита.
Пути передачи: возбудитель передается контактно-бытовым путем, возможны внутрибольничные, пищевые и водные вспышки.
Проявления ротавирусной инфекции:
- острое начало
- диарейный синдром. (стул при ротавирусной инфекции обильный, водянистый, желтого цвета, пенистого вида, с резким запахом. При легкой форме заболевания испражнения могут оставаться кашицеобразными, а частота не превышать 5 раз в сутки. При среднетяжелой форме заболевания частота стула может достичь 10 раз в сутки).
- Рвота появляется одновременно с диареей, но чаще на несколько часов опережает ее. Часто в начале болезни отмечается тошнота.
- 20-60% больных жалуются на кашель, першение в горле, затруднение носового дыхания. В ряде случаев катаральные симптомы предшествуют желудочно-кишечным проявлениям, у большинства появляются несколько позже. Степень выраженности катаральных явлений зависит от тяжести ротавирусной инфекции.
Десять «золотых» правил для предотвращения пищевых отравлений (инфекций):
 1. Выбор безопасных пищевых продуктов. Многие продукты, такие как фрукты и овощи, потребляют в сыром виде, в то время как другие — рискованно кушать без предварительной обработки. Например, всегда покупайте пастеризованное, а не сырое молоко. Особенно опасно покупать молочные и мясные продукты у частных торговцев. Проверяйте сроки годности продуктов, целостность упаковок. Продукты, которые употребляются сырыми (овощи, фрукты, зелень), требуют тщательного мытья, желательно кипяченой водой.
1. Выбор безопасных пищевых продуктов. Многие продукты, такие как фрукты и овощи, потребляют в сыром виде, в то время как другие — рискованно кушать без предварительной обработки. Например, всегда покупайте пастеризованное, а не сырое молоко. Особенно опасно покупать молочные и мясные продукты у частных торговцев. Проверяйте сроки годности продуктов, целостность упаковок. Продукты, которые употребляются сырыми (овощи, фрукты, зелень), требуют тщательного мытья, желательно кипяченой водой.
2. Тщательно приготавливайте пищу. Многие сырые продукты, главным образом, птица, мясо и сырое молоко, часто обсеменены патогенными микроорганизмами. В процессе варки (жарки) бактерии уничтожаются, но помните, что температура во всех частях пищевого продукта должна достигнуть 70° С.
3. Ешьте приготовленную пищу без промедления. Когда приготовленная пища охлаждается до комнатной температуры, микробы в ней начинают размножаться. Чем дольше она остается в таком состоянии, тем больше риск получить пищевое отравление. Чтобы себя обезопасить, ешьте пищу сразу после приготовления.
4. Тщательно храните пищевые продукты. Если Вы приготовили пищу впрок или хотите после употребления сохранить оставшуюся ее часть, имейте в виду, что она должна храниться либо горячей (около или выше 60° С), либо холодной (около или ниже 10° С). Пищу для детей лучше вообще не подвергать хранению. Общая ошибка, приводящая к пищевым отравлениям — хранение в холодильнике большого количества теплой пищи. Эта пища в перегруженном холодильнике не может быстро полностью остыть. Когда в середине пищевого продукта слишком долго сохраняется тепло (температура свыше 10° С), микробы выживают и быстро размножаются до опасного для здоровья человека уровня.
5. Тщательно подогревайте приготовленную заранее пищу. Это наилучшая мера защиты от микроорганизмов, которые могли размножиться в пище в процессе хранения (хранение в холодильнике угнетает рост микробов, но не уничтожает их). Еще раз, перед едой, тщательно прогрейте пищу (температура в ее толще должна быть не менее 70° С).
6. Избегайте контакта между сырыми и готовыми пищевыми продуктами. Правильно приготовленная пища может быть загрязнена путем соприкосновения с сырыми продуктами. Например, нельзя использовать одну и ту же разделочную доску и нож для приготовления сырой и вареной (жареной) птицы. Подобная практика может привести к потенциальному риску перезаражения продуктов и росту в них микроорганизмов с последующим отравлением человека.
7. Чаще мойте руки. Тщательно мойте руки перед приготовлением еды и после каждого перерыва в процессе готовки — особенно, если Вы перепеленали ребенка или были в туалете. После разделки сырых продуктов, таких как рыба, мясо или птица, опять вымойте руки, прежде чем приступить к обработке других продуктов. А если у Вас имеется инфицированная царапина (ранка) на руке, то обязательно перевяжите ее или наложите пластырь прежде, чем приступить к приготовлению пищи. Также помните, что домашние животные — собаки, кошки, птицы - часто носители опасных микроорганизмов, которые могут попасть в пищу через Ваши руки.
8. Содержите кухню в идеальной чистоте. Так как пища легко загрязняется, любая поверхность, используемая для ее приготовления, должна быть абсолютно чистой. Рассматривайте каждый пищевой обрезок, крошки или грязные пятна как потенциальный резервуар микробов. Полотенца для протирания посуды должны меняться каждый день. Тряпки для обработки столов, полов должны ежедневно мыться и просушиваться
9. Храните пищу защищенной от насекомых, грызунов и других животных. Животные часто являются переносчиками патогенных микроорганизмов, которые вызывают пищевые отравления. Для надежной защиты продуктов храните их в плотно закрывающихся банках (контейнерах).
10. Используйте чистую воду. Чистая вода исключительно важна как для питья, так и для приготовления пищи. Если у Вас есть сомнения в отношении качества воды, то прокипятите ее перед добавлением к пищевым продуктам или перед употреблением.
Соблюдение этих простых правил поможет Вам избежать многих проблем со здоровьем, уберечься от заболеваний острыми кишечными инфекциями. В последнее время большинство кишечных инфекций протекает в легкой форме, поэтому некоторые больные не обращаются к врачу, часто занимаются самолечением. А это небезопасно. Кроме того, каждый заболевший должен помнить, что он может быть опасен для окружающих. Поэтому при появлении первых признаков кишечного расстройства заболевшему необходимо обратиться к врачу!
Врач акушер-гинеколог (интерн) Косовец Д.Р.
















 Активизирует циркуляцию крови в области тазовых органов. Расслабляет мышцы таза, увеличивая подвижность суставов и расширяя передний тазовый проход. Упражнение также помогает исправить осанку. Чтобы правильно его выполнить, надо выпрямить позвоночник так, чтобы бедренные суставы смогли расслабиться. Поза сапожника может выполняться так часто, как вам это нравится: находясь в таком положении, вы можете смотреть телевизор, читать книгу или просто отдыхать — ничего-не-делая.
Активизирует циркуляцию крови в области тазовых органов. Расслабляет мышцы таза, увеличивая подвижность суставов и расширяя передний тазовый проход. Упражнение также помогает исправить осанку. Чтобы правильно его выполнить, надо выпрямить позвоночник так, чтобы бедренные суставы смогли расслабиться. Поза сапожника может выполняться так часто, как вам это нравится: находясь в таком положении, вы можете смотреть телевизор, читать книгу или просто отдыхать — ничего-не-делая. 




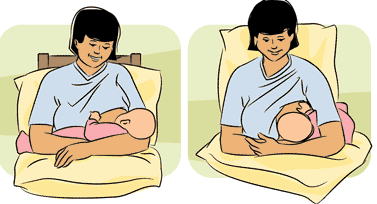
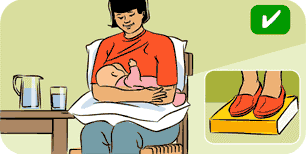
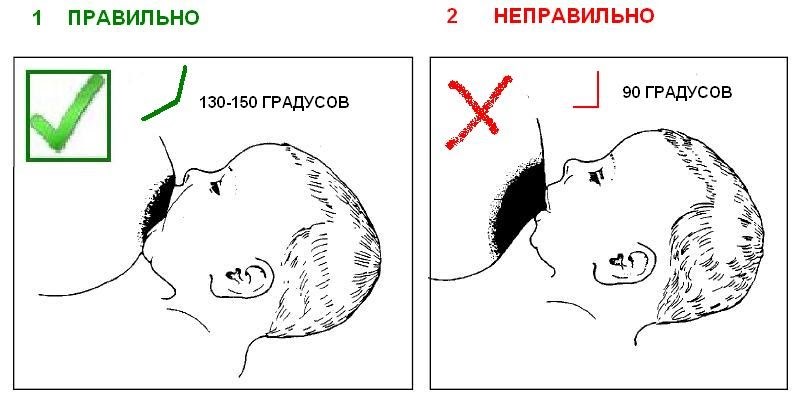
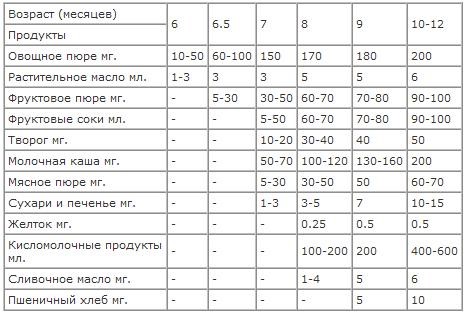
 Грудное молоко легко усваивается и содержит все питательные вещества, необходимые младенцу. Дети, вскармливаемые грудью, реже подвержены простудам, отитам, расстройствам желудка, а у мамы легче протекает послеродовый период и в будущем реже развивается рак молочной железы и рак яичников…
Грудное молоко легко усваивается и содержит все питательные вещества, необходимые младенцу. Дети, вскармливаемые грудью, реже подвержены простудам, отитам, расстройствам желудка, а у мамы легче протекает послеродовый период и в будущем реже развивается рак молочной железы и рак яичников…