Здоровое сердце - долгая жизнь

Справочно-информационная служба,
вызов врача на дом (call-центр):
+375 17 356-06-57 (рабочие дни)
+375 29 173-12-73 (рабочие дни)
+375 17 359-42-70 (субботние и праздничные дни)
ул. Филатова, 13
220026 г. Минск,
Электронный адрес: info@21med.by
Здоровое сердце - долгая жизнь

Аритмия
Аритмии - это нарушения сердечного ритма или проводимости, проявляющиеся изменением частоты и силы сердечных сокращений, возникновением преждевременных или внеочередных сокращений или изменением последовательности сокращения предсердий и желудочков сердца.
Природа аритмии может быть самой разнообразной, но это всегда сигнал о неполадках в работе организма, который никогда нельзя оставлять без внимания. Если сердце бьется слишком медленно – все органы не получают достаточного количества крови; если же слишком часто – наш «мотор» не успевает отдыхать и полноценно наполняться кровью, что тоже ведет к снижению сердечного выброса. Результат в обоих случаях одинаков - кислородное голодание.
Причины аритмий
Заболевания сердца:
Заболевания других органов и систем:
Иногда аритмия развивается после хирургических вмешательств, инсульта, психоэмоциональных перегрузок. Но в некоторых случаях даже после тщательного обследования пациента не удается точно установить причину нарушения ритма.
|
Физические перегрузки |
Спровоцировать аритмию могут: |
Запоры |
|
|
Волнение |
Диарея (жидкий стул) |
||
|
Алкоголь |
Некоторые лекарства |
||
|
Обильная еда |
Диагностика
Аритмия – повод для обязательного обращения к врачу!
Первичную диагностику нарушений сердечного ритма проводят на основании электрокардиограммы (ЭКГ), которая позволяет установить тип аритмии, а в некоторых случаях и выявить основное заболевание.
Для уточнения диагноза используются такие методы, как:
холтеровское мониторирование – непрерывное наблюдение за электрической активностью сердца на протяжении суток. Для этого вида исследования используют портативный прибор, который снимает ЭКГ человека в течение 24 часов и передает данные на компьютер. Холтеровское мониторирование позволяет отследить отклонения от нормы, которые появляются нерегулярно или носят приступообразный характер.
чреспищеводная ЭКГ – исследование, позволяющее выявить скрытые нарушения сердечного ритма и проводимости. Выполняется с помощью тонкого электрода, который вводится через пищевод до области расположения клеток-водителей ритма сердца. В это время врач регистрирует ЭКГ с помощью стандартных датчиков, закрепленных на руках, ногах и груди обследуемого.
ультразвуковое исследование (эхокардиография). Позволяет оценить анатомию и функцию сердца, что помогает выявить причину возникновения проблем в его работе.
коронароангиография – исследование сосудов сердца с использованием рентгеноконтрастных веществ. Этот способ позволяет оценить проходимость артерий сердца, особенности их строения, состояние шунтов после операции АКШ.
С целью выявления причин, которые вызвали аритмию у больного, врач может назначить дополнительное лабораторное исследование крови, мочи, рентгеноконтрастные и радионуклидные методы диагностики.
Профилактика возникновения аритмий
Для надежной профилактики аритмии в первую очередь необходимо эффективно лечить те заболевания, которые стали причиной нарушения ритма работы сердца. Среди них могут быть митральный стеноз, атеросклеротический кардиосклероз, пороки сердца, тиреотоксикоз, ишемическая болезнь сердца, артериальная гипертензия. Кроме того, необходимо ограничить воздействие факторов, усугубляющих течение заболевания: курение, прием алкоголя, нервное и физическое перенапряжение.
Здоровыйобраз жизни - обязательная
составляющая часть лечения аритмии,
которая предусматривает:
соблюдение принципов здорового питания. Питание при аритмии должно быть основано на нежирных продуктах и растительной пище. Важно принимать пищу небольшими порциями, так как переполненный желудок раздражает рецепторы блуждающего нерва, который угнетает функции водителя сердечного ритма - синусового узла. Необходимо также избегать приема пищи на ночь. Приступ перебоев могут провоцировать кофе, крепкий чай и спиртные напитки. Поскольку возникновению аритмии может способствовать нарушение электролитного обмена, в рацион следует включать продукты, богаты калием и магнием (мед, курагу, тыкву, кабачки, грецкие орехи).
выполнение физических нагрузок. Для предупреждения аритмии важна регулярная умеренная физическая активность общей продолжительностью не менее 5 часов в неделю (утренняя зарядка, прогулки на свежем воздухе, плавание). С разрешения врача допускаются ходьба на лыжах, бег трусцой.
отказ от вредных привычек – курения, употребления спиртных напитков.
профилактику стрессов. Важный аспект предупреждения приступов аритмии - спокойное эмоциональное состояние. Для этого можно практиковать аутотренинг, при стрессовых ситуациях - принимать легкие седативные препараты (настои валерианы, пустырника и т.д.). Важен также дневной отдых и полноценный (не менее 8 часов в сутки) сон.
поддержание массы тела и показателей холестерина и глюкозы в норме. Пациенты, страдающие диабетом и атеросклерозом, должны следить за уровнем сахара и холестерина в крови. Поскольку избыточный вес создает дополнительную нагрузку на сердце, рекомендуется соблюдение низкокалорийной диеты.
Фитотерапия может дополнить прием лекарственных препаратов, назначенных врачом, но никогда не заменит их.
Слушайте свое сердце и будьте здоровы!
Авторы: Мороз-Водолажская Н.Н. – руководитель Городского кардиоцентра;
Козич О.Ю. – врач-аритмолог Городского кардиологического центра
Мерцательная аритмия
Сердечно-сосудистые заболевания являются актуальной медицинской и социальной проблемой современного общества в связи с высокой распространенностью, частотой развития осложнений и смертностью. Ежегодно они приводят к 17 миллионам смертельных исходов по всему миру. Из всего многообразия болезней сердца не последнее место занимают АРИТМИИ – нарушения частоты, ритмичности и последовательности проведения электрического возбуждения в различных отделах сердца. Одним из наиболее распространенных нарушений сердечного ритма является мерцательная аритмия (МА), или фибрилляция предсердий. Она встречается примерно у 0,4% населения, причем с возрастом частота ее возрастает на порядок: после 60 лет уже 4-6% людей имеют ту или иную форму МА.
Что такое мерцательная аритмия, причины ее возникновения и чем она опасна
Мерцательная аритмия – нарушение ритма, при котором предсердия сокращаются не полностью, а отдельными мышечными  волокнами, импульсы к желудочкам поступают беспорядочно и лишь некоторые из них вызывают сокращения сердца неодинаковой силы, через неравные промежутки времени. Поэтому второе название МА – «фибрилляция предсердий». В здоровом сердце импульс к сокращению возникает в синусовом узле (поэтому нормальный ритм называется синусовым), распространяется по отделам сердца, вызывая сокращение желудочков, выброс крови в аорту и легочную артерию. Причин возникновения МА множество. Она может стать осложнением практически всех сердечно-сосудистых заболеваний: пороков сердца, ишемической болезни сердца, артериальной гипертензии, миокардита, кардиомиопатий. Может возникнуть при хронических заболеваниях легких, патологии щитовидной железы, при злоупотреблении алкоголем, курением, после операций на сердце, а также, на фоне общих тяжелых заболеваний. Иногда МА развивается у относительно здоровых молодых людей, не имеющих каких-либо заболеваний сердца.
волокнами, импульсы к желудочкам поступают беспорядочно и лишь некоторые из них вызывают сокращения сердца неодинаковой силы, через неравные промежутки времени. Поэтому второе название МА – «фибрилляция предсердий». В здоровом сердце импульс к сокращению возникает в синусовом узле (поэтому нормальный ритм называется синусовым), распространяется по отделам сердца, вызывая сокращение желудочков, выброс крови в аорту и легочную артерию. Причин возникновения МА множество. Она может стать осложнением практически всех сердечно-сосудистых заболеваний: пороков сердца, ишемической болезни сердца, артериальной гипертензии, миокардита, кардиомиопатий. Может возникнуть при хронических заболеваниях легких, патологии щитовидной железы, при злоупотреблении алкоголем, курением, после операций на сердце, а также, на фоне общих тяжелых заболеваний. Иногда МА развивается у относительно здоровых молодых людей, не имеющих каких-либо заболеваний сердца.
Пациентов с МА подстерегают определенные опасности, и прежде всего:
Угроза образования тромбов в предсердиях и последующие тромбоэмболические осложнения в головном мозге (ишемический инсульт), почках, селезенке, нижних и верхних конечностях. Эти осложнения могут возникнуть в случае, если МА длится более 2-х суток.
Возникновение и прогрессирование сердечной и коронарной недостаточности.
Значительное снижение качества жизни: постоянное чувство опасности возникновения аритмии в любой момент, полная зависимость от доступности медицинской помощи, ухудшение самочувствия и переносимости физических нагрузок.
Симптомы МА, ее диагностика и течение
МА протекает иногда бессимптомно и выявляется врачом случайно. Чаще всего приступ МА ощущается как внезапно возникшее (нередко – вслед за перебоями в работе сердца) учащенное неритмичное сердцебиение, сопровождающееся слабостью, внутренней дрожью, болью в области сердца, чувством нехватки воздуха, головокружением или головной болью. При внезапном появлении таких симптомов следует немедленно обратиться к врачу или вызвать бригаду скорой помощи.
Если МА имеет постоянный характер, то для ее выявления достаточно зарегистрировать ЭКГ. Если приступы аритмии кратковременны или вообще не ощущаются пациентом, то для подтверждения диагноза МА необходимо дополнительное обследование. В первую очередь проводится суточное мониторирование ЭКГ по Холтеру – специальный прибор длительно (24 часа и более) осуществляет непрерывную запись ЭКГ в реальных жизненных ситуациях. Затем запись обрабатывается на компьютере, что позволяет не только выявить МА, но и получить всю необходимую для врача информацию.
Течение болезни зависит от типа ее проявления.
МА бывает нескольких типов: пароксизмальная, устойчивая (персиситирующая) и постоянная.
Пароксизмальнаяи персиситирующая формы МА являются приступообразными. При пароксизмальной форме возникают более или менее продолжительные приступы аритмии (от нескольких минут до нескольких дней); главная особенность данной формы – способность к самопроизвольному прекращению.
Персиситирующая форма не может самостоятельно прекратиться и для ее устранения всегда необходимо врачебное вмешательство.
Постоянная форма МА не поддается устранению.
Чаще всего МА начинается с пароксизмальной формы. С течением времени приступы МА прогрессируют: они становятся чаще, продолжительнее, хуже устраняются и, наконец, переходят в постоянную форму.
Как вести себя и что делать во время приступа МА
Если продолжительный приступ неритмичного сердцебиения возник у Вас впервые, то необходимо как можно скорее обратиться к врачу или вызвать бригаду скорой помощи. Важно, чтобы врач смог зафиксировать в данный момент ЭКГ для точного установления диагноза МА.
Если диагноз МА уже установлен и назначено лечение, в последующем при хорошем самочувствии и при коротких (не более суток) приступах МА, которые заканчиваются самостоятельно, пациент может не предпринимать каких-либо специальных действий. В этих случаях можно принимать только те препараты и в тех дозах, которые рекомендовал врач. При плохом самочувствии во время приступа или сохранении МА более суток необходимо срочно обраться к врачу или вызвать бригаду скорой помощи.
Лечение и профилактика МА
Все разновидности МА требуют лечения. Решение о лечении принимает врач. В зависимости от формы МА, причины ее возникновения, заболевания, на фоне которого она возникла, от ее переносимости и эффективности назначенной ранее
медикаментозной терапии может применяться тактика как полного устранения МА, так и ее сохранения. Несмотря на то, что пароксизмальная форма чаше всего проходит самостоятельно в течение нескольких часов, ее обычно стремятся устранить с помощью антиаритмических лекарственных средств. При этом, чем раньше начать такое лечение, тем больше шансов достигнуть успеха.
В случае если врач принимает решение о целесообразности устранения устойчивой формы МА, это может быть осуществлено только после длительного (не менее 3-4 недель) приема препаратов, снижающих свертываемость крови.
При постоянной форме МА необходим регулярный прием антиаритмических лекарственных препаратов для решения следующих задач:
нормализации частоты сердечных сокращений с помощью лекарственных средств для достижения частоты сердечных совращений 60-80 ударов в минуту в покое, а во время физических нагрузок – не выше 120 ударов в минуту;
предотвращения тромбообразования в предсердиях и снижения риска развития тромбоэмболических осложнений (инфарктов мозга, почек, селезенки, поражения сосудов нижних конечностей);
профилактики прогрессирования сердечной недостаточности.
У пациентов с МА, у которых с помощью лекарственных средств не удается добиться восстановления синусового ритма, нормализации частоты сердечных сокращений, используют малоинвазивные (радиочастотная аблация) и хирургические методы лечения аритмии.
Для профилактики тромбоэмболических осложнений врач должен назначить прием антикоагулянтов (препаратов, тормозящих процессы свертывания крови и препятствующие образованию тромбов). У лиц с постоянной формой МА старше 75 лет, а также у людей любого возраста, имеющих высокий риск возникновения инсульта и других тромбоэмболических осложнений, необходима постоянная антикоагулянтная терапия.
Для предупреждения возникновения приступов МА необходимо назначение постоянной профилактической антиаритмической терапии, требующей ежедневного приема лекарственных средств.
Ø Пациентам с любой формой мерцательной аритмии рекомендуется вести здоровый образ жизни, отказаться от курения, употребления алкоголя, ограничить приемы крепкого чая и кофе.
Ø Больше бывать на свежем воздухе, совершать пешие прогулки.
Ø Питаться дробно и разнообразно, ежедневно кушать фрукты и овощи.
Ø Регулярно следить за своим артериальным давлением и пульсом, выполнять все рекомендации лечащего врача по приему лекарственных средств, не отменять и не изменять самостоятельно назначенное лечение.
Помните! Своевременное распознание МА и ее лечение позволяет свести к минимуму риск осложнений и ухудшения Вашего самочувствия!
Автор: Григоренко Е.А. – доцент кафедры внутренних болезней БГМУ, главный внештатный кардиолог комитета по здравоохранению Мингорисполкома.
Редактор: Арский Ю.М.
Компьютерная верстка и оформление: Макеев Ю.О.
Ответственный за выпуск: Тарашкевич И.И.
Не занимайтесь самолечением

Жизнь после инфаркта
 В настоящее время коронарная недостаточность и инфаркт миокарда являются одной из главных причин смерти и инвалидности среди населения большинства индустриально развитых стран. По мнению экспертов ВОЗ, в ближайшие десятилетия смертность от сердечно-сосудистых заболеваний будет неуклонно увеличиваться. В Беларуси ситуация с сердечно-сосудистыми заболеваниями, в целом, и инфарктом миокарда, в частности, также вызывает тревогу.
В настоящее время коронарная недостаточность и инфаркт миокарда являются одной из главных причин смерти и инвалидности среди населения большинства индустриально развитых стран. По мнению экспертов ВОЗ, в ближайшие десятилетия смертность от сердечно-сосудистых заболеваний будет неуклонно увеличиваться. В Беларуси ситуация с сердечно-сосудистыми заболеваниями, в целом, и инфарктом миокарда, в частности, также вызывает тревогу.
Ежегодно только в городе Минске регистрируется более 4000 случаев этого заболевания, из них до 25% - люди трудоспособного возраста. По данным городского кардиологического Центра, 90% пациентов трудоспособного возраста, как правило, возвращаются к трудовой деятельности, из них в полном объёме и в прежней профессии – 35%.
Это значит, что инфаркт сам по себе – не приговор, и жизнь после него продолжается, но она вносит коррективы в мышление пациента, его образ жизни, отношение к себе и к окружающим.
ЧТО ПРЕДСТАВЛЯЕТ СОБОЙ ИНФАРКТ МИОКАРДА,
КАКИЕ ПСИХОЛОГИЧЕСКИЕ ПРОБЛЕМЫ ВОЗНИКАЮТ У ПАЦИЕНТА
И КАК ИХ ПРЕОДОЛЕВАТЬ
Инфаркт миокарда – острая и наиболее тяжёлая форма ишемической болезни сердца, при которой происходит гибель участка сердечной мышцы в результате закупорки коронарной артерии, снабжающей его кровью.
Сам по себе инфаркт миокарда является тяжелейшим стрессом для пациента. В него вселяется постоянный страх перед возможным повторением сердечного приступа.
Больного постоянно преследуют:
Внутренняя напряжённость - беспокойство за исход заболевания, за благополучие семьи, за работу, за дальнейший прогноз. В этом случае нужно обратиться к психотерапевту, к психологу, которые помогут успокоиться и успокоить взволнованных родственников.
 Страх развития повторного инфаркта миокарда и внезапной смерти «от сердечного приступа». Тревога усиливается при физическом напряжении, при выходе из дома или при удалении от места, где может быть оказана медицинская помощь. Такие пациенты должны расхаживаться постепенно, ежедневно наращивая километраж, в первые дни выходить на улицу в сопровождении, при себе иметь нитроглицерин.
Страх развития повторного инфаркта миокарда и внезапной смерти «от сердечного приступа». Тревога усиливается при физическом напряжении, при выходе из дома или при удалении от места, где может быть оказана медицинская помощь. Такие пациенты должны расхаживаться постепенно, ежедневно наращивая километраж, в первые дни выходить на улицу в сопровождении, при себе иметь нитроглицерин.
Неоправданное беспокойство за своё здоровье. Пациенты часто и без оснований подсчитывают пульс, измеряют артериальное давление, посещают различных специалистов. В такой ситуации необходимо побеседовать со своим лечащим врачом, психологом, психотерапевтом, переключить внимание на другие события в жизни, чтобы отвлечь внимание от необоснованных страхов.
Синдром психастении - человека одолевает общая слабость, ощущение постоянной усталости, раздражительность, нарушение сна, снижение работоспособности. Может быть подавленное настроение, апатия, чувство безнадёжности, плаксивость – синдром депрессии. В этих случаях необходимо обратиться к психотерапевту. Пациенту необходимо объяснить, что инфаркт – это не приговор.
Нечасто, но бывают и случаи «отрицания болезни», когда пациент отказывается верить, что у него серьёзное заболевание, игнорирует рекомендации врача. Следует помнить, что для пациента, перенесшего инфаркт миокарда, одинаково опасны как переоценка тяжести своего состояния, так и его недооценка.
МЕТОДЫ РЕАБИЛИТАЦИИ БОЛЬНОГО
Имеющиеся в настоящее время методы реабилитации (восстановительного лечения) пациентов после инфаркта миокарда можно объединить в две группы: немедикаментозные и медикаментозные.
Немедикоментозные методы лечения – подразумевают, прежде всего, изменение образа и стиля жизни. Сюда входит:
Отказ от курения. Прекращение курения в течение двух лет приводит к снижению риска коронарной смерти на 36%.
Нормализация массы тела. Для оценки соответствия веса и роста используют показатель индекса массы тела. Для того чтобы рассчитать свой индекс массы тела (ИМТ), надо вес в килограммах разделить на рост в метрах, возведённый в квадрат, в соответствии с формулой:
ИМТ= вес (кг)/рост (м²)
Нормальные значения индекса – 20-25 кг/м². Увеличение индекса до 25-30кг/м² указывает на наличие избыточной массы тела, более 30 кг/м² - на ожирение.
Изменение характера питания. Основной целью диеты является снижение уровня холестерина и других атерогенных липидов крови при сохранении физиологической полноценности пищевого рациона.
Необходимо отдать предпочтение диете с низким содержанием насыщенных жиров и холестерина, достаточным количеством овощей, фруктов, зерновых продуктов, которые обеспечат организм необходимыми витаминами, минеральными веществами, волокнами (клетчаткой) и сложными углеводами. Сюда входит:
Регулярное потребление разнообразных овощей и фруктов – не менее 400 г.
Умеренное потребление молочных продуктов - (0,5-1%-ой жирности) молоко, сыры с низким (20%) содержанием жира, обезжиренные творог, йогурты, пахта.
Отдавать предпочтение рыбе, в том числе жирной (треска, пикша, камбала, сельдь, сардина, тунец, лосось). Рыба должна присутствовать в пищевом рационе не менее 2-3-х раз в неделю.
Из мясных продуктов выбирать мясо без прожилок жира: индейка, курица, телятина, дичь, кролик, молодая баранина.
Употреблять не более 2-3-х яиц в неделю. Ограничивать потребление желтков.
Рекомендуемые напитки: чай, чёрный кофе, вода, безалкогольные напитки без сахара.
Сахар употреблять только в умеренных количествах, поваренной соли - менее 5 граммов в сутки.
Ограничить (лучше совсем отказаться) употребление алкогольных напитков - менее 30 граммов чистого алкоголя для мужчин и 20 граммов для женщин в сутки.
Рациональное питание должно сочетаться с систематическими физическими тренировками. Под воздействием физических тренировок умеренной интенсивности отмечается снижение общей смертности на 23% и внезапной смерти на 37% у больных, перенесших в прошлом инфаркт миокарда.
К физической активности относятся и бытовые нагрузки: ведение домашнего хозяйства, сезонная работа в саду или на огороде, подъём по лестнице пешком вместо того, чтобы пользоваться лифтом, путь на службу и домой пешком и т.п.
Перед началом физических занятий следует поговорить с врачом! Надо всегда помнить, что наряду с положительным влиянием, неадекватные физические нагрузки могут привести к развитию тяжёлых осложнений в течении заболевания.
Невозможно дать единую рекомендацию для всех пациентов по срокам возобновления половой жизни. В подавляющем большинстве случаев это один-полтора месяца от даты инфаркта. Но лучше все-таки проконсультироваться по этому вопросу с лечащим врачом.
Знать и контролировать артериальное давление. У перенесшего инфаркт миокарда, оно должно быть 120/80 мм. рт. ст.
Медикаментозное лечение ишемической болезни сердца и инфаркта миокарда включает:
Первое и основное правило – это постоянный приём лекарственных средств. «И самое лучшее лекарство не поможет больному, если он отказывается его принимать». Сервантес (1547 – 1616г.г.).
Второе правило – это правило комбинированной терапии.
Пациентам, перенесшим инфаркт миокарда, одновременно назначают несколько лекарств различного механизма действия. Как минимум, они должны принимать пять лекарственных средств, четыре из которых (кроме второго – пожизненно):
Ацетилсалициловая кислота способствует уменьшению образования сгустков крови в сердце и сосудах и является основой профилактики артериального тромбоза. Регулярный приём препаратов ацетилсалициловой кислоты снижает риск развития повторного инфаркта миокарда в среднем на 23%.
Клопидогрель – оказывает антитромбоцитарный эффект, как и аспирин, требует обязательного приема не менее 12 месяцев после перенесенного инфаркта миокарда.
Статины - препараты, снижающие уровень холестерина в крови, безопасны при длительном применении, хорошо переносятся большинством больных, уменьшают риск атеросклеротических сердечно-сосудистых осложнений.
Бета-блокаторы прерывают сигналы, которые организм посылает сердцу при физической нагрузке и эмоциональном стрессе, уменьшают риск внезапной смерти, повторного инфаркта миокарда и увеличивают продолжительность жизни больных, перенесших инфаркт миокарда
Ингибиторы АПФ – препараты, препятствующие развитию сердечной недостаточности, увеличивающие продолжительность и улучшающие качество жизни больных, перенесших инфаркт миокарда.
РЕКОМЕНДАЦИИ БОЛЬНЫМ В ПОВСЕДНЕВНОЙ ЖИЗНИ
Изменение образа жизни подразумевает изменение своих, ранее установившихся, правил и привычек.
Начинайте утро так, чтобы у Вас было время позавтракать в спокойной обстановке и принять лекарства. Некоторые из лекарств (например, нитраты) должны приниматься за 20-30 минут до выхода из дома.
Выходите из дома заранее, чтобы Вы могли постоять несколько минут у подъезда, особенно в холодное время года.
Избавьтесь от привычки начинать ходьбу с быстрого темпа. Дайте сердцу время привыкнуть, адаптироваться к заданному ритму.
Откажитесь от привычки спешить, бежать за уходящим транспортом так, как будто это последний в Вашей жизни автобус (троллейбус).
Где бы Вы ни находились (дома, на работе, в гостях, в лесу, на даче и т.д.), необходимо иметь при себе нитроглицерин (таблетки, капсулы, спрей).
Если Вы уезжаете из дома на любой, даже непродолжительный срок, надо иметь при себе необходимый запас принимаемых Вами лекарств, для того, чтобы чувствовать себя в безопасности и не создавать ненужных проблем окружающим.
Желательно, чтобы в Вашем портмоне (сумочке, в «бардачке» автомобиля и т.д.) была последняя электрокардиограмма, которую Вам сделали на приёме у врача. Никто не знает, где Вам может понадобиться медицинская помощь, и тогда старая «плёнка» окажет хорошую услугу Вашему сердцу.
Помните! Самое важное правило успешного лечения и восстановления после инфаркта – сотрудничество врача и пациента.
Знайте! Следуя изложенным рекомендациям, Вы можете после инфаркта жить долго и качественно!
Хроническая сердечная недостаточность
Среди болезней сердечно-сосудистой системы значительное место занимает сердечная недостаточность.
По данным Всемирной организации здравоохранения, десятки миллионов людей на планете страдают от сердечной недостаточности, и их количество продолжает расти.
Что такое сердечная недостаточность причины и факторы ее возникновения
 Сердечная недостаточность – состояние, при котором функция сердца как насоса не обеспечивает органы и ткани организма достаточным количеством крови.
Сердечная недостаточность – состояние, при котором функция сердца как насоса не обеспечивает органы и ткани организма достаточным количеством крови.
Сердце – мышечный насос, который перекачивает кровь по сосудам, чтобы обеспечить клетки организма кислородом и питательными веществами.
Здоровое сердце без труда справляется с этой непростой задачей, регулируя ток крови в зависимости от интенсивности физических нагрузок. В состоянии покоя оно в среднем перекачивает около 5 литров крови в минуту, допустимый уровень нагрузки для него – 30 литров! В шесть раз больше! Казалось бы, что «перегрузить» его просто невозможно. Однако мы делаем это постоянно, сами того не замечая.
Но если в работе сердца возникают какие-либо проблемы, то органы и ткани не получают нужного им количества кислорода, что, в свою очередь, приводит к различным осложнениям и даже летальным исходам. Коварство заболевания заключается в том, что человек длительное время может и не подозревать, что у него появились проблемы с работой сердца, и постепенно болезнь принимает хроническую форму, которую пациент также не скоро обнаруживает.
Хроническая сердечная недостаточность (ХСН) - распространена довольно широко, особенно среди людей пожилого возраста. Это заболевание выявляется у 3-5% лиц старше 65 лет и у каждого десятого – старше 70 лет. Чаще встречается у женщин.
Наиболее распространенной причиной хронической сердечной недостаточности является сужение артерий. Как правило, оно характерно для лиц пожилого возраста, но в последние годы заболевание нередко диагностируется у сравнительно молодых людей. Следует также отметить, что различные патологии сосудов чаще наблюдаются у женщин, чем у мужчин. Связано это с быстрым развитием заболеваний у сильной половины человечества, что нередко приводит к смерти раньше, чем сужение сосудов прогрессирует до сердечной недостаточности.
К другим причинам развитие ХСН можно отнести:
Ишемическую болезнь сердца или недостаточность кровоснабжения сердечной мышцы.
Инфаркт - также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальную гипертонию – еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
Сердечную аритмию (нерегулярные сокращения) - также влияющую на развитие сердечной недостаточности. Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца - приводят к нарушениям наполнения сердца кровью. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы - вызванные инфекцией, алкогольным или токсическим поражением.
Однако, в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
К факторам, влияющим на появление и развитие хронической сердечной недостаточности также относятся:
Симптомы и признаки ХСН, ее течение, диагностика и лечение
Хроническая сердечная недостаточность – «мина замедленного действия» в организме. Люди склонны обращать внимание только на ярко выраженные симптомы, которые четко определяют болезнь. Именно этим объясняется запущенность болезни и позднее обращение к врачу.
Наиболее характерные симптомы появления сердечной недостаточности:

одышка;
слабость и быстрая утомляемость;
сердцебиение;
отеки;
синюшность, периферический цианоз (синюшный цвет кожных покровов тела или слизистых оболочек, связанный с недостаточным насыщением крови кислородом) и акроцианоз (синюшная окраска дистальных – расположенных дольше от центра или отделов конечностей срединной линии тела – вследствие венозного застоя, чаще при недостаточности правого сердца).
Отеки обусловлены скоплением избыточного количества жидкости в межклеточном пространстве и в полостях организма (легочной, брюшной, околосердечной сумке). Сначала они появляются на нижних конечностях, обычно к концу дня и исчезают за ночь. Отеки образуются в пояснично-крестцовой области, а также в межлопаточной, если большую часть дня больной лежит на спине. Они имеют консистенцию теста, на месте нажатия пальцем образуются ямки, медленно выравнивающиеся.
Одышка субъективно проявляется как ощущение недостатка воздуха, объективно же — это короткий выдох.
Для одышки сердечного происхождения характерно учащение вдоха. Пациент ощущает затруднение при вдохе в результате застоя крови в легких и увеличения проницаемости сосудов, что вызывает уменьшение жизненного объема легких.
Ухудшение состояния больного, проявляющееся нарастанием одышки и отеков, обусловлено усугублением хронической недостаточности кровообращения. В начальном периоде одышка и отеки носят преходящий характер и появляются только при физической нагрузке, подъеме по лестнице, ходьбе под гору и т. д., а после отдыха проходят. С течением времени одышка и отеки становятся более продолжительными и исчезают все реже, даже после отдыха. В далеко зашедших стадиях нарушения кровообращения появляются серовато-синюшный оттенок кожи и видимых слизистых оболочек, упорный кашель с выделением водянисто-слизистой мокроты.
Больные становятся сонливыми, вялыми, могут спать только сидя на кровати или в кресле, дыхание становится неритмичным. Нарушается кровообращение в других органах и соответственно происходит расстройство их функций.
Диагностика и лечение болезни
Диагноз хронической сердечной недостаточности может поставить только врач на основании разговора с пациентом, осмотра и дополнительных методов обследования. Могут быть назначены проведение электрокардиограммы, эхокардиограммы, рентгенографию органов грудной и брюшной полости, клинический и биохимический анализ крови, анализ мочи.
Лечение сердечной недостаточности, как правило, комплексное, включает и медикаментозное лечение, и рекомендации по образу жизни (режим питания, физических нагрузок). Обычно врач назначает не один препарат, а несколько. Очень важно соблюдать все рекомендации врача, фиксировать изменения самочувствия. В зависимости от состояния больного врач корректирует назначения.
Профилактика сердечной недостаточности
Лучшим лечением сердечной недостаточности в целом, и хронической, в частности, остается профилактика заболевания. Она включает в себя: здоровый образ жизни, диету, физические упражнения и своевременные визиты к кардиологу для ранней диагностики артериальной гипертонии или атеросклероза. Поэтому регулярные профилактические осмотры у кардиолога, своевременное и правильное лечение артериальной гипертонии, профилактика атеросклероза и других сердечно-сосудистых заболеваний дает немалые шансы избежать синдрома сердечной недостаточности.
Поскольку сердечная недостаточность часто склонна к прогрессированию, что выражается в постепенном ухудшении самочувствия, следует знать основные правила, соблюдение которых позволяет длительно сохранить удовлетворительное состояние:
Следует соблюдать диету с резким ограничением:
соли (менее 1 ч.л.) и жидкости (менее 1 литра),
экстрактивных возбуждающих веществ (соленья, маринады, копчёности, консервы, крепкие бульоны),
продуктов, вызывающих метеоризм (бобы, чёрный хлеб, газированные напитки, капуста),
животных жиров (сливочное масло, жирное мясо, колбасные изделия),
холестерина (яичный желток, субпродукты),
не злоупотреблять кофе и крепко заваренным чаем (не более чашки кофе и трех чая в день).
 -Избавиться от избыточного веса – помнить, что нагрузки на сердце увеличиваются с увеличением массы тела, но не следует впадать в другую крайность и доводить себя до истощения; для сердца это не менее вредно. Питание должно быть полноценным и рациональным, содержать как можно больше натуральных продуктов, «живых витаминов» в овощах и фруктах.
-Избавиться от избыточного веса – помнить, что нагрузки на сердце увеличиваются с увеличением массы тела, но не следует впадать в другую крайность и доводить себя до истощения; для сердца это не менее вредно. Питание должно быть полноценным и рациональным, содержать как можно больше натуральных продуктов, «живых витаминов» в овощах и фруктах.
-Ограничить злоупотребление спиртных напитков, а если Вы курите, отказаться от курения, заняться дыхательной гимнастикой.
-Соблюдать режим дня. Стараться полноценно отдыхать, и ложиться спать в одно и то же время.
-Учиться противостоять стрессам. Избегать конфликтных ситуаций, не создавать их, менять к ним отношение.
-Соблюдать адекватную Вашему состоянию физическую активность. Контролировать степень физической нагрузки по пульсу – он должен составлять от 2/3 до ¾ от числа 180 – Ваш возраст.
-Контролировать артериальное давление, пульс.
-Следить за уровнем холестерина в крови. Регулярно, не реже 1 раза в год, определять его показатели по данным анализа крови.
-Ликвидировать вовремя очаги инфекции (ОРЗ, ангина, грипп, холецистит и т.д.).
-Строго следовать всем советам врача – постоянно принимать лекарственные препараты и проходить обследования.
Помните! Следование изложенным рекомендациям поможет Вам избежать не только сердечной недостаточности, но и большинства болезней сердечно-сосудистой системы!
Контролируйте свое давление

Жизнь после инсульта
В настоящее время во всем мире, в том числе и в Беларуси нарушения мозгового кровообращения (инсульты) занимают одно из ведущих мест среди заболеваний нервной системы. Чаще всего они являются осложнениями гипертонической болезни и атеросклероза мозговых сосудов.
Больному, перенесшему инсульт, а также его близким и родственникам следует помнить, что необходимы профилактические мероприятия для предупреждения повторного инсульта и устранения имеющегося дефекта в речи, в двигательной системе. Перед такой категорией больных зачастую могут возникнуть социально-бытовые, семейные, экономические проблемы, проблемы обслуживания, ухода, общения и т.п.
Положительное решение этих вопросов с максимальной пользой для больного будет при благоприятном взаимодействии между врачом – больным – близкими родственниками. Больной должен знать осмысленную картину своей болезни, верить в выздоровление; сила воли, оптимизм, терпение должны быть в числе его первых друзей и помощников.
Реабилитационные мероприятия после стационарного лечения
После перенесенного инсульта и пребывания в стационаре важно как можно быстрее заставить функционировать оставшиеся живые клетки человеческого мозга. В нем есть и клетки неактивированные («заторможенные»), им необходимо вернуть активность.
Правильный уход за больным в острый период инсульта имеет чрезвычайно важное значение, так как позволяет предупредить осложнения, связанные с нарушением мозгового кровообращения, избежать повторный инсульт.
Хорошим профилактическим средством в первые дни и недели после инсульта является особая укладка конечностей (рук и ног), так называемое лечение положением.
С первого дня необходимо ежедневно измерять артериальное давление и записывать в дневник наблюдений. В первые 10 суток не следует быстро снижать его цифры, если оно не очень высокое.
 Потихоньку подниматься – как только больному разрешат садиться (иногда в первые же дни после инсульта), необходимо помогать ему это делать.
Потихоньку подниматься – как только больному разрешат садиться (иногда в первые же дни после инсульта), необходимо помогать ему это делать.
Активная гимнастика – ее обычно начинают на второй – третьей неделе после инсульта. Если общее состояние удовлетворительное, нет осложнений, то как можно раньше начать упражнения, помогающие восстановлению навыков ходьбы.
Начинать ходить – сначала с поддержкой, затем без нее, но с опорой; первое время ходьба по комнате, квартире, затем – по лестнице, во дворе дома.
При обучении ходьбе обращать внимание на положение стопы, проверять устойчивость, следить, чтобы больной достаточно активно сгибал ногу в тазобедренном и коленном суставах, не заносил ее в сторону, не задевал носком пол.
Страховать больного от падений первое время, делать паузу для отдыха. Предлагать ему опираться на палку, особенно если выражен парез (неполный паралич) ноги или нарушено равновесие. Следует в этом случае носить высокую обувь, лучше заказать ее на ортопедической фабрике.
Лечебная гимнастика и упражнения по восстановлению речи – должны начинаться как только позволит общее состояние больного. Особенно настойчиво необходимо заниматься в первые 2-3 месяца после перенесенного удара – систематически, не пропуская ни дня, постепенно увеличивая нагрузку.
Постоянно обучать больного самостоятельности: принимать пищу, одеваться, навыкам личного туалета. Конечно, требуется помощь близких, особенно первый период, но в то же время не надо стремиться предупредить каждый шаг больного – излишняя опека тоже вредит ему.
У большинства больных в этот период нарастает тонус мышц (мышечная напряженность – спастика) парализованной руки и ноги. Снижению способствует теплолечение – в стационаре парафином или озокеритом, в домашних условиях – ежедневные (1-2 раза) теплые ванночки с температурой воды 37-40°, в которую на 10-15 минут погружают ногу или руку.
 После инсульта нередко в первые месяцы возникает другое осложнение – трофические изменения суставов больных конечностей, проявляющиеся припухлостью, болезненностью при движении и надавливании. Хорошо помогает тепло – парафиновые или озокеритовые аппликации. Дома удобнее делать теплые ванночки и препараты, но все это строго индивидуально и только по предназначению врача.
После инсульта нередко в первые месяцы возникает другое осложнение – трофические изменения суставов больных конечностей, проявляющиеся припухлостью, болезненностью при движении и надавливании. Хорошо помогает тепло – парафиновые или озокеритовые аппликации. Дома удобнее делать теплые ванночки и препараты, но все это строго индивидуально и только по предназначению врача.
Некоторым больным, перенесшим инсульт, свойственно безразличное отношение к своему состоянию. Они могут часами лежать в постели и смотреть в одну точку. У таких больных, естественно, плохо восстанавливаются даже легкие нарушения двигательных функций. Они зачастую беспомощны во всем. И это объясняется не ленью, а поражением определенных областей мозга. Такого больного следует терпеливо побуждать к действию, всеми силами вырабатывать потребность движения, ходьбы, самообслуживания. Если больной плохо себя чувствует, не в настроении – не стоит заставлять его заниматься во что бы то ни стало. Набраться терпения, быть к больному добрыми и ласковыми.
Рекомендации больному
Необходимо выполнять основные правила режима дня: четко соблюдать время питания, сна, время прогулок. Не менее двух часов быть на улице, на свежем воздухе!
Питание должно быть разнообразным, содержать большое количество овощей и фруктов. Избегать острого и соленого. Общая калорийность пищи не должна превышать затраченной энергии. Не переедать!
Категорически исключить из употребления алкогольные напитки! Одна рюмка, выпитая в день рождения, может сделать этот день рождения последним!
Необходимо резко ограничить, а больным с облитерирующим эндартериитом и атеросклерозом – категорически исключить курение! Помните, что курение может привести к спазмам кровеносных сосудов и является одним из факторов риска повторных инсультов.
Нельзя загорать без головного убора. В жаркую погоду прогулки только в утренние часы.
Сократить посещение бани, исключить парилку.
Не рекомендуется переезд в другие климатические условия в связи с трудностями акклиматизации и утомительностью длительных переездов. Санитарно-курортное лечение – по рекомендации реабилитолога.
Два-три раза в день проводить комплекс упражнений, изученных в стационаре; следует помнить , что лечебная гимнастика - один из ведущих методов в ликвидации двигательных дефектов.
Не забывать о дыхательной гимнастике. Постоянное ровное, спокойное дыхание способствует нормализации мышечного тонуса. Нормализация его в артериолах влечет снижение артериального давления и улучшение сердечно-сосудистой деятельности в целом.
Точечный и избирательный массаж не рекомендуется делать без контроля в домашних условиях. Неквалифицированный массаж может привести к тяжелым, необратимым изменениям – контрактурам.
Избегать эмоционально-психологического напря-жения, так называемых стрессовых ситуаций. Умейте владеть собой! Помните, что большинство болезней - от нервов!
Телевизор – не только средство развлечения, но и довольно ощутимая нагрузка! Учитесь вовремя выключать телевизор!
Обязательно принимать посильное участие в домашних делах: уборка постели, комнаты, приготовление пищи и т.п.
Больные с нарушением речи должны регулярно заниматься с логопедом.
При гипертонической болезни необходим контроль за артериальным давлением, постоянный прием сосудорасширяющих гипотензивных средств.
Следует принимать только необходимый минимум лекарств. Большое количество принятых лекарств может дать эффект, противоположный желаемому.
Не заниматься самолечением, особенно по принципу – вот ему помогло, значит, и мне должно помочь. Лекарство, которое хорошо помогло одному человеку, может вызвать тяжелое осложнение у другого.
Все больные, перенесшие инсульт, должны находиться под наблюдением невролога и реабилитолога.
Выполнение перечисленных рекомендаций и советов поможет больному ликвидировать или свести до минимума последствия этого грозного недуга и жить полнокровной жизнью.
Автор: Король Е.А., руководитель Центра медицинской реабилитации неврологических больных, 5-й больницы, к.м.н.
Сердечная недостаточность
Наиболее опасными болезнями XX и начавшегося XXI века во всем мире являются сердечно-сосудистые, которые по тяжести и смертности стоят на первом месте – это инсульт, инфаркт, артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС), кардиомиопатия, клапанные пороки сердца и другие. Но почти всегда многие из этих грозных болезней служат предшественниками и первопричинами патологического изменения состояния человека, именуемого «сердечная недостаточность». О ее распространенности свидетельствуют такие цифры: почти 2% населения планеты имеет ее проявления в разной степени выраженности; она наблюдается у 3-5% лиц старше65 лет и у каждого десятого – старше 70 лет. Чаще ею страдают женщины, т.к. у мужчин высокий процент смертности непосредственно от заболеваний сосудов( инфаркт, инсульт), прежде чем они разовьются в сердечную недостаточность.
Что такое сердечная недостаточность?
Сердечная недостаточность – это патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца.
Сердечная недостаточность может протекать в хронической и острой форме .
Хроническая сердечная недостаточность (ХСН) – обычно развивается как осложнение какого-либо сердечно-сосудистого заболевания при несвоевременном или недостаточном его лечении. При ХСН нарушается функция сердца, которая не позволяет поддерживать должный уровень кровообращения, необходимый для обеспечения нормального обмена веществ в тканях организма.
Острая форма сердечной недостаточности – развивается стремительно – за несколько дней или даже часов, обычно на фоне обострения основного заболевания. Ее причиной является замедление тока крови в органах, что приводит к задержке жидкости в тканях организма и нередко к возникновению отека легких.
Существует классификация сердечной недостаточности и по месту образования, т.е. в какой части сердца нарушено кровообращение, это:
левожелудочковая – ее характерным признаком является одышка;
правожелудочковая – появляются отеки на стопах и лодыжках.
Причины развития сердечной недостаточности
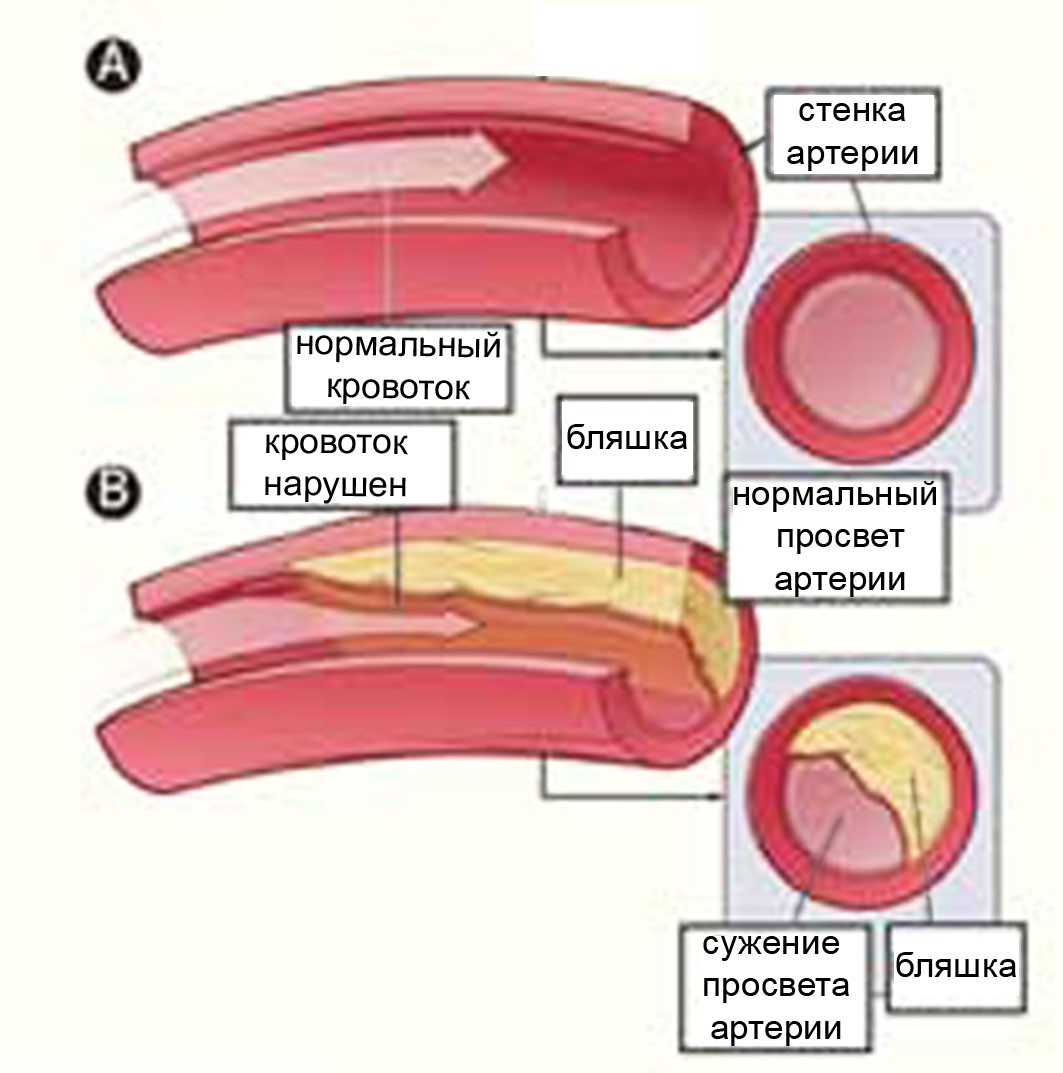 Причины сердечной недостаточности могут быть самыми разнообразными. Любая болезнь может привести к сердечной недостаточности, если она в какой-то мере нарушает нормальную работу сердца.
Причины сердечной недостаточности могут быть самыми разнообразными. Любая болезнь может привести к сердечной недостаточности, если она в какой-то мере нарушает нормальную работу сердца.
Непосредственными же причинами, приводящими к сердечной недостаточности, могут быть:
ИБС (ишемическая болезнь сердца).
Аритмия - это наиболее распространенная причина сердечной недостаточности у лиц с имеющимся нарушением сердечного ритма.
Артериальная гипертензия – быстрое повышение артериального давления при прекращении приема гипотензивных препаратов.
Инфаркт миокарда – нередко приводит к сердечной недостаточности.
Ревматизм и клапанные пороки сердца и др.
Симптомы и течение болезни
Одышка и отеки - основные признаки хронической сердечной недостаточности. Одышка является следствием недостаточности кислорода в тканях и органах, а также возникает из-за застоя в сосудах легких. Застой крови в венах является причиной развития отеков.
Хроническая сердечная недостаточность на ранних стадиях развития проявляется в основном быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью. При физической нагрузке наблюдаются одышка, ощущение сердцебиений.
Ухудшение состояния проявляется в:
усилении одышки, появлении ее по ночам;
учащении сердцебиений;
снижении переносимости физических нагрузок;
появлении кашля в положении лежа;
наличии отеков на ногах;
появлении чувства тяжести в правом подреберье, увеличении в объеме живота.
На течение болезни влияют:
избыточное употребление соли и жидкости;
нерегулярный прием медикаментов;
физические перегрузки;
злоупотребление алкоголем;
курение;
стресс;
инфекционные заболевания.
Диагностика и лечение
Сердечная недостаточность относится к тем заболеваниям, диагностирование которых осуществляется с помощью различных совокупных методов, начиная с симптомов и клинических проявлений, выявленных кардиологом у пациента, и кончая применением специальной аппаратуры. При неоднозначности получаемых в ходе диагностики данных, врач-кардиолог может отправить больного на дообследование и уточнение диагноза к смежным специалистам – к эндокринологу, неврологу, гастроэнтерологу.
Лечение больных с хронической сердечной недостаточностью включает в себя:
устранение непосредственной причины ее возникновения;
коррекцию основного заболевания сердца;
предотвращение прогрессирования застойной сердечной недостаточности и сопутствующих ее изменений.
Лечение хронической сердечной недостаточностив основном проводится амбулаторно. Включает помимо терапии основного заболевания (например, ИБС), ограничение физической активности и психоэмоционального напряжения; занятия ЛФК; использование богатой белком и витаминами диеты с ограничением поваренной соли и жидкости; применение лекарственных препаратов.
Основной группой препаратов, применяемых при лечении ХСН являются ингибиторы АПФ. Они замедляют развитие и прогрессирование болезни, улучшают качество жизни больных и ее продолжительность.
Под влиянием этих препаратов снижается содержание в крови и тканях наиболее мощного сосудосуживающего вещества – ангиотензина 2, в результате происходит расширение сосудов, уменьшается задержка натрия и воды почками, снижается нагрузка на сердце. Все это создает условия для нормализации его работы и в конечном итоге к уменьшению симптомов ХСН.
Наряду с ингибиторами АПФ в лечении применяется бета – адреноблокаторы. Они увеличивают продолжительность жизни, замедляют ритм сердца, улучшают функцию сердца.
Для усиления сократительной способности сердца назначают сердечные гликозиды (дигоксин).
Широко применяются мочегонные препараты (диуретики). Они стимулируют выделение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
При острой сердечной недостаточности проводят неотложную терапию в месте появления приступа, а лечение осуществляется в стационаре.
Профилактика сердечной недостаточности
Лучшей профилактикой сердечной недостаточности как и большинства болезней сердечно-сосудистой системы является ведение здорового образа жизни, который включает:
Правильное (лучше дробное 5-6 раз в сутки) питание, содержащее как можно больше натуральных продуктов «живых витаминов» в овощах и фруктах. Исключение из рациона шоколада, крепкого чая и кофе, острых блюд, копченостей, мучных изделий, жирных, сортов мяса, сала и т.п.
Прогулки на свежем воздухе.
Полный отказ от алкоголя и курения.
Умеренная физическая активность.
Спокойная и благожелательная обстановка дома и на работе.
Устойчивость к стрессовым ситуациям.
Уверенность в себе, оптимизм и светлое отношение к жизни.
При обострении сердечной недостаточности потребление соли сокращается, пища не подсаливается, а продукты с большим содержанием соли исключаются полностью. При выраженных отеках рекомендуется приготовление пищи вообще без использования соли.
В диету больных с сердечной недостаточностью входит разумное ограничение в употреблении жидкости ( не менее 0,8 литра независимо от стадии заболевания). Обычно количествo жидкости ограничивается 1,2 – 1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т. п.).
Рекомендуются также калийсодержащие продукты: курага, изюм, печеный картофель, орехи, брюссельская капуста, бананы, персики, гречневая и овсяная крупы, телятина и д.р. Калиевая диета особенно показана при лечении мочегонными средствами и сердечными гликозидами.
Необходима наряду с рациональной регламентацией питания и физической активности непрерывная лекарственная терапия и регулярное (один раз в три месяца). Обследование у кардиолога. Это будет лучшим способом профилактики рецидивов сердечной недостаточности.
И здоровым, и больным людям надо всегда помнить: ранняя диагностика сердечной недостаточности и своевременное начало лечения – залог успеха в ее укрощении.
Автор: Кошель Л.П.